Phẫu thuật thay khớp háng đã trở thành một trong những tiến bộ vượt bậc của y học hiện đại, giúp hàng triệu bệnh nhân trên thế giới lấy lại chất lượng cuộc sống sau những tổn thương nặng nề ở khớp háng. Đây là kỹ thuật phẫu thuật phức tạp nhất trong chuyên khoa chỉnh hình, yêu cầu sự chính xác tuyệt đối từ ekip y tế và sự phối hợp tích cực từ phía bệnh nhân.
Khớp háng và tầm quan trọng của nó
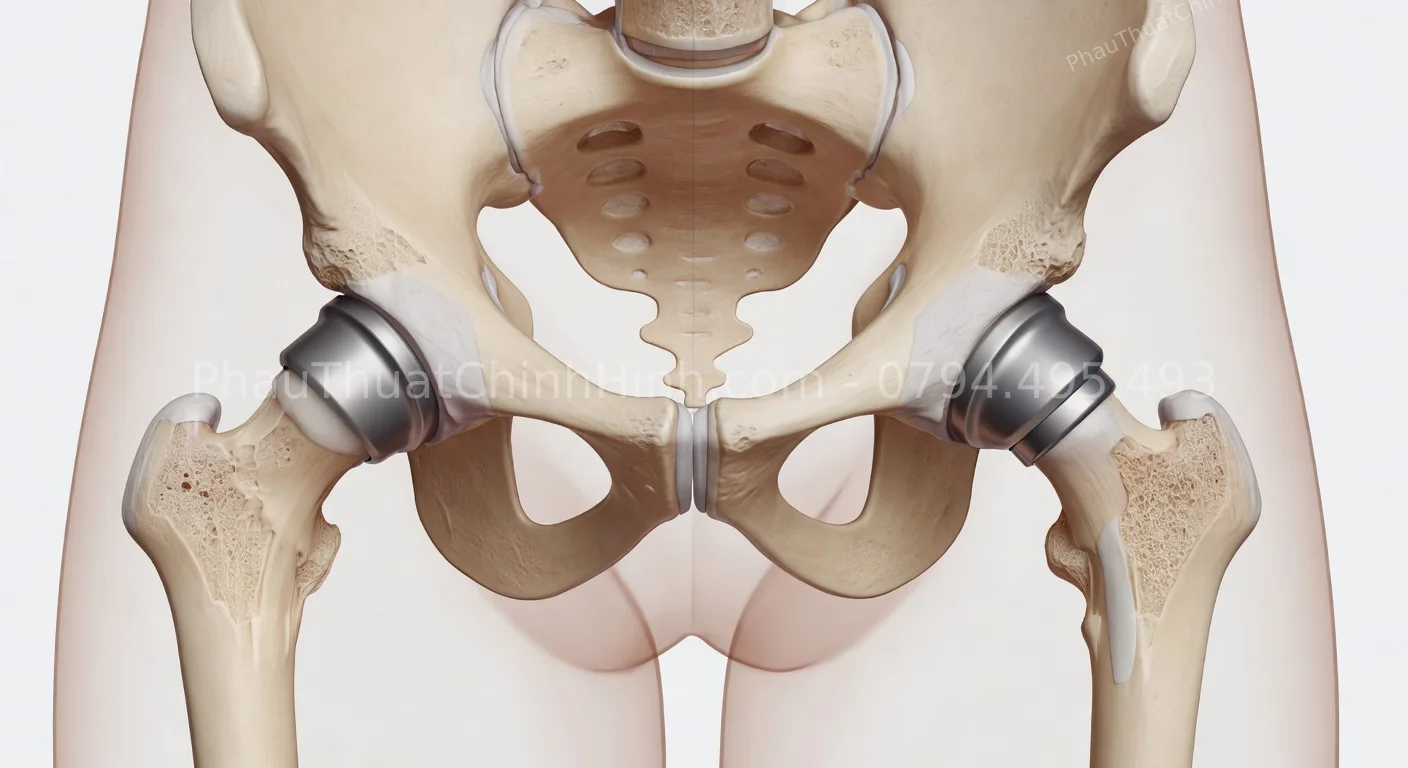
Khớp háng là một trong những khớp quan trọng nhất của cơ thể, chịu trách nhiệm nâng đỡ trọng lượng cơ thể và tạo điều kiện cho các hoạt động vận động cơ bản như đi lại, ngồi đứng, leo cầu thang. Cấu tạo của khớp háng bao gồm đầu xương đùi (femur) hình cầu khớp nối với ổ cối (acetabulum) của xương chậu.
Khi các tổn thương nặng như thoái hóa khớp giai đoạn cuối, hoại tử đầu xương đùi hoặc gãy cổ xương đùi phức tạp xảy ra, các phương pháp điều trị bảo tồn như thuốc chống viêm, vật lý trị liệu, tiêm khớp hay nẹp cố định chỉ mang lại hiệu quả tạm thời và không thể khôi phục được cấu trúc giải phẫu đã bị phá hủy.
Chỉ định phẫu thuật thay khớp háng
Các bệnh lý yêu cầu can thiệp phẫu thuật
Việc chỉ định phẫu thuật thay khớp háng dựa trên đánh giá tổng thể tình trạng bệnh nhân, không chỉ qua triệu chứng lâm sàng mà còn cần kết quả chẩn đoán hình ảnh chính xác.
- Thoái hóa khớp háng giai đoạn nặng: Khi sụn khớp bị mài mòn hoàn toàn, xương dưới sụn có dấu hiệu xơ cứng, hình thành gai xương và biến dạng cấu trúc khớp. Thoái hóa khớp háng có cần thay khớp không phụ thuộc vào mức độ tổn thương và đáp ứng với điều trị nội khoa.
- Hoại tử vô mạch đầu xương đùi: Tình trạng này xảy ra khi lưu lượng máu đến đầu xương đùi bị gián đoạn, dẫn đến chết tế bào xương và sụp đổ cấu trúc khớp.
- Gãy cổ xương đùi phức tạp: Đặc biệt phổ biến ở người cao tuổi, gãy cổ xương đùi ở người cao tuổi thường có tiên lượng xấu nếu chỉ nắn chỉnh đơn thuần do nguy cơ cao không liền xương và hoại tử đầu xương đùi.
- Viêm khớp dạng thấp nặng: Khi bệnh tiến triển đến giai đoạn phá hủy cấu trúc khớp và không đáp ứng với điều trị nội khoa.
- Các bệnh lý bẩm sinh: Như loạn sản khớp háng bẩm sinh ở người trưởng thành không được điều trị kịp thời.
Tiêu chí đánh giá chỉ định
Quyết định thực hiện phẫu thuật thay khớp háng cần cân nhắc nhiều yếu tố:
- Mức độ đau và hạn chế vận động: Đau không kiểm soát được bằng thuốc, ảnh hưởng đến giấc ngủ và các hoạt động sinh hoạt cơ bản.
- Kết quả chẩn đoán hình ảnh: X-quang cho thấy thu hẹp khe khớp hoàn toàn, xơ cứng xương dưới sụn, hình thành các u nang xương. MRI có thể cần thiết để đánh giá tình trạng mô mềm xung quanh.
- Tuổi và tình trạng sức khỏe tổng thể: Không có giới hạn tuổi tuyệt đối, nhưng cần đánh giá khả năng chịu đựng phẫu thuật và kỳ vọng về mức độ hoạt động sau mổ.
- Thất bại của điều trị bảo tồn: Đã thử nghiệm đầy đủ các phương pháp không phẫu thuật trong thời gian hợp lý mà không có cải thiện đáng kể.
Các loại khớp háng nhân tạo
Sự phát triển của công nghệ y tế đã tạo ra nhiều loại khớp háng nhân tạo với đặc tính khác nhau, phù hợp với từng nhóm bệnh nhân cụ thể.
Phân loại theo vật liệu
Khớp kim loại-polyethylene: Đây là loại phổ biến nhất, với đầu xương đùi bằng kim loại (thường là hợp kim titan hoặc cobalt-chrome) và ổ cối lót bằng polyethylene siêu bền. Ưu điểm là độ bền cao, chi phí hợp lý, nhưng có thể tạo ra các hạt mài mòn theo thời gian.
Khớp gốm sứ-gốm sứ: Cả đầu xương đùi và lót ổ cối đều làm từ gốm sứ y tế (ceramic), có độ bền mài mòn vượt trội, ít gây phản ứng viêm nhưng có nguy cơ gãy vỡ dù thấp.
Khớp kim loại-kim loại: Được sử dụng ít hơn do lo ngại về giải phóng ion kim loại vào máu, chủ yếu chỉ áp dụng cho một số trường hợp đặc biệt.
Phân loại theo phương pháp cố định
Cố định bằng xi măng xương: Khớp nhân tạo được gắn vào xương bằng xi măng y tế đặc biệt (polymethylmethacrylate – PMMA). Phương pháp này cho phép bệnh nhân vận động sớm sau mổ, thích hợp với người cao tuổi ít vận động.
Cố định không xi măng (press-fit): Khớp nhân tạo có bề mặt xốp đặc biệt, được ấn chặt vào xương và dựa vào quá trình tích hợp xương tự nhiên để cố định lâu dài. Thích hợp với bệnh nhân trẻ, xương chất lượng tốt.
Cố định hỗn hợp: Kết hợp cả hai phương pháp, thường là cành xương đùi dùng xi măng và ổ cối không xi măng.
Quy trình phẫu thuật thay khớp háng chi tiết
Chuẩn bị trước mổ
Giai đoạn chuẩn bị là yếu tố quyết định thành công của phẫu thuật thay khớp háng. Bệnh nhân cần thực hiện đầy đủ các xét nghiệm máu, chức năng tim phổi, chức năng gan thận để đánh giá khả năng chịu đựng gây mê và phẫu thuật.
Các xét nghiệm chẩn đoán hình ảnh bao gồm X-quang khớp háng 2 tư thế, CT-scan để đánh giá chất lượng xương và lập kế hoạch phẫu thuật chính xác. Trong một số trường hợp phức tạp, có thể cần MRI để đánh giá tình trạng mô mềm.
Bác sĩ sẽ hướng dẫn bệnh nhân ngừng một số loại thuốc có thể ảnh hưởng đến quá trình đông máu như aspirin, warfarin. Việc tối ưu hóa tình trạng sức khỏe tổng thể, kiểm soát đái tháo đường, huyết áp cao cũng rất quan trọng.
Kỹ thuật phẫu thuật
Phẫu thuật được thực hiện dưới gây mê toàn thân hoặc gây tê tủy sống, tùy thuộc vào tình trạng sức khỏe và lựa chọn của bệnh nhân. Ekip phẫu thuật bao gồm bác sĩ phẫu thuật chính, bác sĩ phụ mổ, bác sĩ gây mê và điều dưỡng chuyên khoa.
Đường mổ: Có nhiều đường tiếp cận khác nhau như đường sau (posterior), đường trước (anterior), đường bên (lateral). Lựa chọn đường mổ phụ thuộc vào kinh nghiệm của phẫu thuật viên và đặc điểm giải phẫu của bệnh nhân.
Cắt bỏ tổ chức bệnh lý: Đầu xương đùi bị tổn thương được cắt bỏ theo góc độ chính xác, sụn khớp và tổ chức viêm trong ổ cối được làm sạch hoàn toàn.
Chuẩn bị ổ xương: Ổ cối được khoan rộng theo kích thước khớp nhân tạo, cành xương đùi được khoan tạo khoang đặt cần khớp. Đây là bước đòi hỏi kỹ thuật cao để đảm bảo vị trí và góc độ chính xác.
Đặt khớp nhân tạo: Các thành phần của khớp nhân tạo được đặt vào vị trí đã chuẩn bị. Nếu dùng xi măng, cần thời gian để xi măng đông cứng hoàn toàn.
Kiểm tra và đóng vết mổ: Sau khi đặt khớp, bác sĩ kiểm tra tầm vận động, độ ổn định và chiều dài chi. Vết mổ được đóng từng lớp với chỉ tiêu tự tan.
Biến chứng có thể xảy ra
Mặc dù phẫu thuật thay khớp háng có tỷ lệ thành công cao trên 95%, nhưng vẫn có những biến chứng có thể xảy ra mà bệnh nhân cần hiểu rõ.
Biến chứng trong và ngay sau mổ
- Nhiễm khuẩn: Tỷ lệ khoảng 1-2%, có thể nhiễm khuẩn nông hoặc sâu. Nhiễm khuẩn sâu đòi hỏi can thiệp tích cực, có thể phải tháo khớp nhân tạo.
- Chảy máu: Do phẫu thuật trong vùng giải phẫu phức tạp với nhiều mạch máu lớn. Cần theo dõi chỉ số huyết học và có kế hoạch truyền máu nếu cần.
- Tổn thương mạch máu và thần kinh: Các cấu trúc quan trọng như động mạch đùi, thần kinh tọa có thể bị tổn thương trong quá trình mổ.
- Lệch khớp (dislocation): Đầu khớp nhân tạo bị tuột ra khỏi ổ cối, thường do không tuân thủ tư thế hạn chế sau mổ.
Biến chứng muộn
- Mài mòn khớp: Theo thời gian, các bề mặt khớp sẽ bị mài mòn tạo ra hạt nhỏ gây viêm và tiêu xương xung quanh khớp.
- Lỏng khớp: Khớp nhân tạo có thể bị lỏng do nhiều nguyên nhân như nhiễm khuẩn, mài mòn, kỹ thuật không tối ưu.
- Gãy xương quanh khớp: Nguy cơ cao hơn ở người cao tuổi có xương loãng.
- Chênh lệch chiều dài chân: Có thể xảy ra nếu không tính toán chính xác trong quá trình phẫu thuật.
Chi phí phẫu thuật thay khớp háng
Chi phí thay khớp háng biến động lớn tùy thuộc vào nhiều yếu tố như loại khớp nhân tạo, bệnh viện, trình độ ekip phẫu thuật và các dịch vụ đi kèm.
Các yếu tố ảnh hưởng đến chi phí
Loại khớp nhân tạo: Khớp gốm sứ cao cấp có giá thành cao hơn khớp kim loại-polyethylene thông thường từ 2-3 lần. Khớp nhập khẩu từ các hãng danh tiếng như DePuy, Zimmer, Stryker có giá cao hơn khớp sản xuất trong nước.
Chi phí bệnh viện: Bao gồm phí phòng mổ, thiết bị chuyên dụng, thuốc gây mê, chi phí nằm viện. Bệnh viện tuyến trung ương và tư nhân thường có mức phí cao hơn.
Phí dịch vụ y tế: Bao gồm thù lao phẫu thuật viên, bác sĩ gây mê, điều dưỡng chuyên khoa và các dịch vụ hỗ trợ khác.
Hỗ trợ chi phí
Bảo hiểm y tế xã hội có thể chi trả một phần chi phí, tùy thuộc vào quy định hiện hành và loại khớp được lựa chọn. Bệnh nhân cần tìm hiểu kỹ về chính sách hỗ trợ và chuẩn bị tài chính phù hợp.
Nhiều bệnh viện có chương trình hỗ trợ tài chính cho bệnh nhân có hoàn cảnh khó khăn, hoặc các gói phẫu thuật trọn gói với mức giá ưu đãi.
Phục hồi chức năng sau phẫu thuật
Thành công của phẫu thuật thay khớp háng không chỉ phụ thuộc vào kỹ thuật phẫu thuật mà còn rất nhiều vào quá trình phục hồi chức năng sau mổ. Phục hồi chức năng sau thay khớp háng cần được thực hiện theo một lộ trình khoa học và bài bản.
Giai đoạn ngay sau mổ (1-3 ngày)
Bệnh nhân được khuyến khích vận động sớm để tránh các biến chứng như huyết khối tĩnh mạch sâu và teo cơ. Các bài tập thở sâu, co duỗi bắp chân và vận động cổ chân được bắt đầu ngay trong ngày đầu.
Việc ngồi dậy và đứng có hỗ trợ thường được thực hiện trong 24-48 giờ sau mổ, tùy thuộc vào loại gây mê và tình trạng hồi phục của bệnh nhân.
Giai đoạn đầu (1-6 tuần)
Đây là giai đoạn quan trọng để vết mổ lành và khớp nhân tạo ổn định. Bệnh nhân cần tuân thủ nghiêm ngặt các tư thế hạn chế để tránh lệch khớp:
- Không gấp háng quá 90 độ
- Không xoay chân vào trong
- Không đưa chân qua giữa cơ thể khi nằm
- Sử dụng gối kê giữa hai chân khi nằm nghiêng
Thay khớp háng bao lâu thì đi lại được là câu hỏi quan tâm hàng đầu của bệnh nhân. Thông thường, bệnh nhân có thể bắt đầu đi lại với hỗ trợ trong tuần đầu sau mổ.
Giai đoạn trung (6-12 tuần)
Vết mổ đã lành tốt, các tổ chức mềm xung quanh khớp bắt đầu hồi phục. Bệnh nhân có thể tăng dần cường độ vận động và bắt đầu các bài tập tăng cường cơ lực.
Vật lý trị liệu đóng vai trò quan trọng trong giai đoạn này, giúp khôi phục tầm vận động, sức mạnh cơ và sự phối hợp vận động.
Giai đoạn muộn (3-6 tháng và sau đó)
Khớp nhân tạo đã ổn định hoàn toàn, bệnh nhân có thể trở lại các hoạt động bình thường. Tuy nhiên, cần tránh các môn thể thao có tác động mạnh như chạy bộ đường dài, bóng đá, tennis.
Các hoạt động được khuyến khích bao gồm đi bộ, bơi lội, đạp xe đạp cố định, golf và các bài tập aerobic nhẹ nhàng.
Tuổi thọ của khớp háng nhân tạo
Tuổi thọ khớp nhân tạo là mối quan tâm lớn của bệnh nhân, đặc biệt là những người trẻ tuổi cần phẫu thuật. Theo các nghiên cứu dài hạn, hơn 90% khớp háng nhân tạo vẫn hoạt động tốt sau 15-20 năm.
Yếu tố ảnh hưởng đến tuổi thọ khớp
Chất lượng vật liệu: Khớp gốm sứ có độ bền mài mòn cao hơn khớp kim loại-polyethylene, có thể kéo dài tuổi thọ đáng kể.
Kỹ thuật phẫu thuật: Vị trí đặt khớp chính xác, cố định tốt và cân bằng mô mềm là những yếu tố quyết định tuổi thọ khớp dài hạn.
Mức độ hoạt động: Bệnh nhân có mức độ hoạt động cao, tham gia thể thao nhiều sẽ có nguy cơ mài mòn khớp nhanh hơn.
Trọng lượng cơ thể: Thừa cân béo phì làm tăng áp lực lên khớp, góp phần làm giảm tuổi thọ khớp nhân tạo.
Tuổi tại thời điểm phẫu thuật: Bệnh nhân trẻ có xương chất lượng tốt hơn và khả năng tích hợp khớp tốt hơn, nhưng cũng có mức độ hoạt động cao hơn.
Dấu hiệu cần thay khớp lại
Bệnh nhân cần theo dõi định kỳ để phát hiện sớm các dấu hiệu khớp bắt đầu hỏng:
- Đau tăng dần, đặc biệt đau ban đêm
- Hạn chế tầm vận động
- Tình trạng khập khiễng tăng lên
- X-quang cho thấy dấu hiệu lỏng khớp hoặc tiêu xương
Phẫu thuật thay khớp lần hai (revision) phức tạp hơn lần đầu do mất xương và sẹo xung quanh khớp cũ, nhưng vẫn có thể mang lại kết quả tốt nếu được thực hiện bởi ekip có kinh nghiệm.
Lựa chọn bệnh viện và bác sĩ phẫu thuật
Sự lựa chọn đúng đắn về nơi điều trị và ekip y tế là yếu tố quan trọng hàng đầu quyết định thành công của phẫu thuật thay khớp háng.
Tiêu chí đánh giá bệnh viện
Cơ sở vật chất: Phòng mổ hiện đại với hệ thống lọc khí HEPA, thiết bị X-quang C-arm trong mổ, hệ thống navigation nếu có. Trang thiết bị hồi sức tích cực đầy đủ để xử lý các tình huống cấp cứu.
Kinh nghiệm của đơn vị: Số lượng ca phẫu thuật thay khớp háng thực hiện hàng năm, tỷ lệ thành công và biến chứng. Bệnh viện có số lượng ca nhiều thường có kinh nghiệm xử lý tốt hơn các tình huống phức tạp.
Đội ngũ y tế: Bác sĩ phẫu thuật có chuyên môn sâu về phẫu thuật thay khớp, được đào tạo bài bản và có nhiều năm kinh nghiệm. Đội ngũ hỗ trợ bao gồm bác sĩ gây mê, điều dưỡng chuyên khoa và nhân viên vật lý trị liệu.
Tiêu chí đánh giá bác sĩ phẫu thuật
Bác sĩ phẫu thuật thay khớp háng cần có chuyên môn sâu trong lĩnh vực chỉnh hình, tối thiểu là bác sĩ chuyên khoa II hoặc có fellowship về phẫu thuật thay khớp. Kinh nghiệm thực tế với số lượng ca phẫu thuật đáng kể và tỷ lệ thành công cao.
Khả năng tư vấn và giải thích rõ ràng cho bệnh nhân về quy trình phẫu thuật, nguy cơ biến chứng và kế hoạch phục hồi chức năng cũng là yếu tố quan trọng.
Tương lai của phẫu thuật thay khớp háng
Y học hiện đại đang không ngừng phát triển những kỹ thuật mới nhằm cải thiện kết quả điều trị và giảm thiểu tác động của phẫu thuật thay khớp háng.
Kỹ thuật phẫu thuật ít xâm lấn
Phẫu thuật nội soi và các kỹ thuật ít xâm lấn đang được nghiên cứu và ứng dụng, giúp giảm đau sau mổ, rút ngắn thời gian nằm viện và hồi phục nhanh hơn.
Hệ thống dẫn đường máy tính (computer navigation) và robot hỗ trợ phẫu thuật giúp tăng độ chính xác trong việc đặt khớp nhân tạo, có thể cải thiện tuổi thọ khớp dài hạn.
Vật liệu khớp nhân tạo mới
Các nghiên cứu về vật liệu mới như gốm sứ thế hệ mới, polyethylene cải tiến và các hợp kim sinh học tương thích cao đang mở ra triển vọng cho khớp nhân tạo có tuổi thọ lâu hơn và ít biến chứng hơn.
Kỹ thuật in 3D cho phép tạo ra khớp nhân tạo được cá nhân hóa theo giải phẫu cụ thể của từng bệnh nhân, có thể mang lại kết quả tối ưu hơn.
Phương pháp điều trị tái tạo
Liệu pháp tế bào gốc và kỹ thuật tái tạo sụn khớp đang được nghiên cứu như những phương pháp có tiềm năng thay thế phẫu thuật thay khớp trong tương lai, đặc biệt cho bệnh nhân trẻ tuổi.
Những tiến bộ này hứa hẹn sẽ mang lại nhiều lựa chọn điều trị tốt hơn cho bệnh nhân trong những thập kỷ tới.
Với những hiểu biết toàn diện về phẫu thuật thay khớp háng, bệnh nhân có thể đưa ra quyết định điều trị phù hợp và chuẩn bị tốt nhất cho quá trình phẫu thuật và phục hồi chức năng. Thành công của phẫu thuật không chỉ phụ thuộc vào kỹ thuật y tế mà còn cần sự phối hợp tích cực từ phía bệnh nhân trong suốt quá trình điều trị.
Câu hỏi thường gặp
❓ Phẫu thuật thay khớp háng có đau không?
Phẫu thuật được thực hiện dưới gây mê hoàn toàn nên bạn không cảm thấy đau trong quá trình mổ. Sau mổ sẽ có đau nhưng được kiểm soát tốt bằng thuốc giảm đau và các phương pháp hỗ trợ. Mức độ đau giảm dần theo thời gian, hầu hết bệnh nhân cảm thấy thoải mái trong vòng 1-2 tuần.
❓ Bao lâu sau mổ tôi có thể lái xe?
Thời gian có thể lái xe phụ thuộc vào chân nào được phẫu thuật và loại xe. Nếu mổ chân trái và lái xe số tự động, có thể lái sau 4-6 tuần. Nếu mổ chân phải hoặc lái xe số sàn, cần chờ 8-12 tuần. Quan trọng là bạn phải có đủ sức mạnh và phản xạ để phanh khẩn cấp một cách an toàn.
❓ Tôi có cần kiêng gì đặc biệt sau phẫu thuật không?
Trong 6-8 tuần đầu, bạn cần tránh gấp háng quá 90 độ, xoay chân vào trong và đưa chân qua giữa cơ thể. Tránh ngồi ghế thấp, cúi xuống buộc dây giày. Về dinh dưỡng, nên ăn đủ protein để hỗ trợ lành vết thương và tránh rượu bia trong giai đoạn đầu. Tuân thủ nghiêm ngặt hướng dẫn của bác sĩ là chìa khóa thành công.
❓ Khớp háng nhân tạo có kêu tiếng không?
Khớp gốm sứ-gốm sứ có thể tạo ra tiếng kêu nhẹ khi vận động do ma sát giữa các bề mặt ceramic, điều này hoàn toàn bình thường và không ảnh hưởng đến chức năng. Khớp kim loại-polyethylene thường im lặng hơn. Nếu xuất hiện tiếng kêu bất thường kèm đau, cần thông báo bác sĩ để kiểm tra.
❓ Tôi có thể mang thai sau phẫu thuật thay khớp háng không?
Hoàn toàn có thể mang thai sau phẫu thuật thay khớp háng. Tuy nhiên, cần chờ ít nhất 6 tháng để khớp ổn định hoàn toàn. Trong thai kỳ, cần theo dõi chặt chẽ với bác sĩ sản khoa và chỉnh hình. Sinh thường vẫn khả thi trong hầu hết trường hợp, nhưng có thể cần mổ đẻ nếu có biến chứng.
Theo dõi fanpage Gân Cơ Xương Khớp để cập nhật thông tin và những ca phẫu thuật mới nhất bạn nhé.